2022年06月のブログ記事一覧Blog
腰部脊柱管狭窄症 リハビリ勉強会⑦
2022.06.30
こんにちは、院長の筒井です。
前回梅雨に入りましたとブログに書いたと思ったら、あっという間に梅雨が終わりました。梅雨は好きではないのでありがたいのですが、短すぎるのも大丈夫なのかと不安になりますね。
さて今回は腰部脊柱管狭窄症についてリハビリ勉強会を行いました。
腰部脊柱管狭窄症は整形外科外来では非常に多く経験する疾患の一つであり、日常的にもよく耳にする疾患であると思われます。
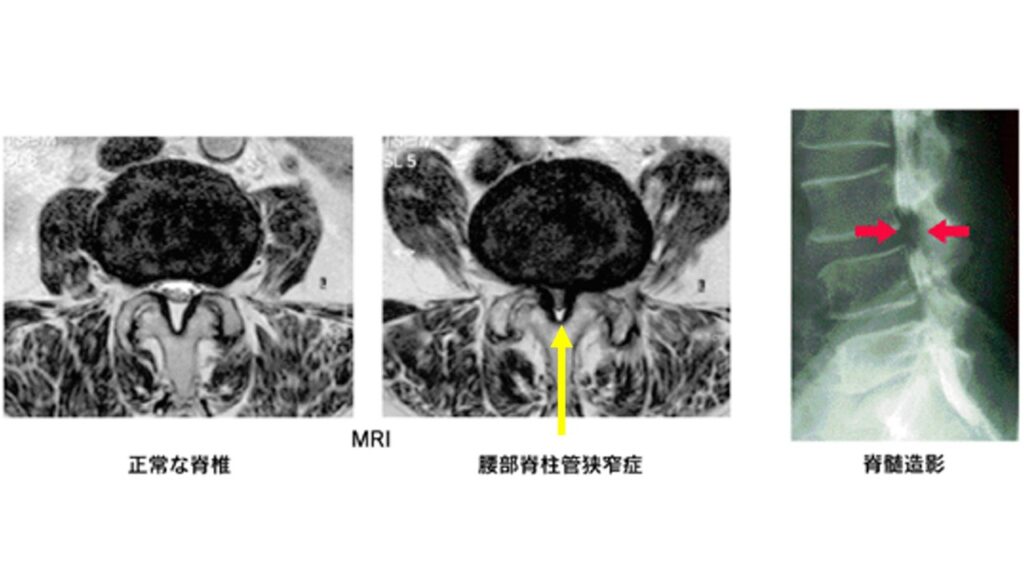
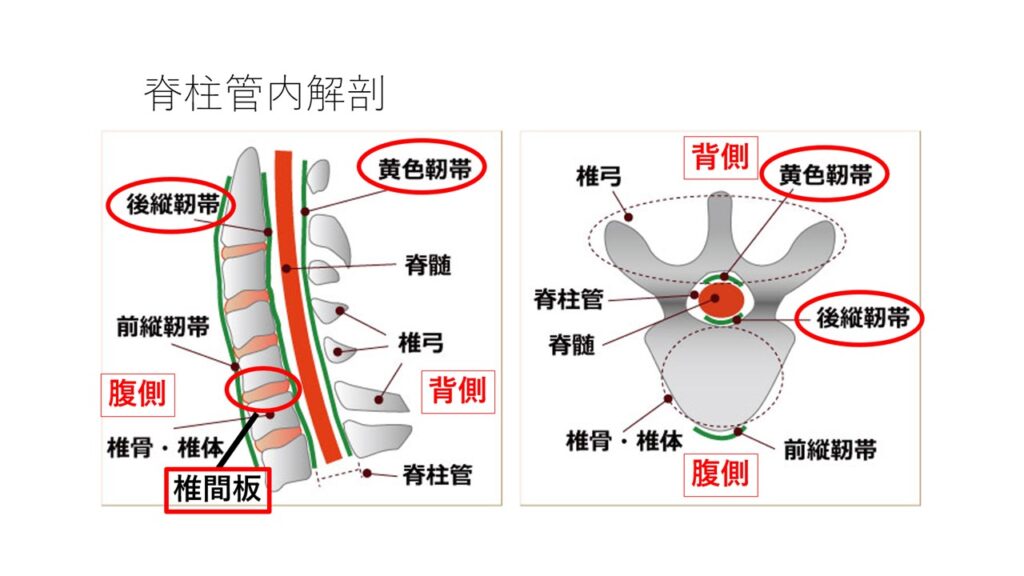
まず脊柱管狭窄症についてです。背骨の中には脊柱管という管があり、その中を脳から下りてくる神経(脊髄)が通っています。通り道ではどこでも狭くなる可能性がありますが、腰の高さで狭くなった場合が腰部脊柱管狭窄症といいます。
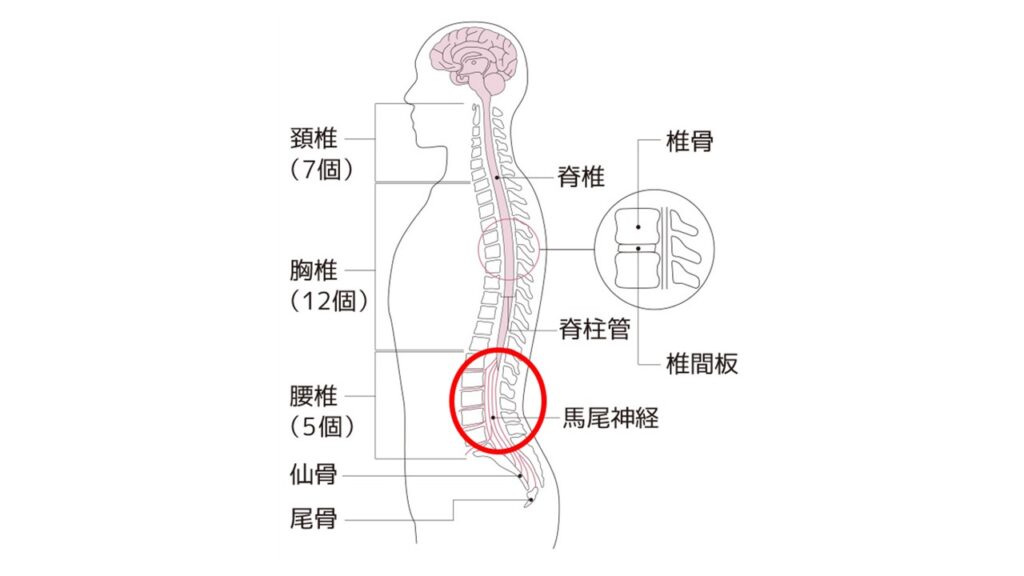
上の図は脳から脊髄がおしりくらいまで下りてきている図で、丸で示したような腰部で狭くなり症状が出現すると腰部脊柱管狭窄症です。
下の画像はMRIの画像でL3/4、L4/5の部分で狭窄しています。腰椎は主に5つの背骨で構成されており、上からL1、L2、L3、L4、L5と番号がついています。つまりL3/4、L4/5とは、3番目と4番目の間と4番目と5番目の間を示しており、この画像はそこで狭くなっているというものです。
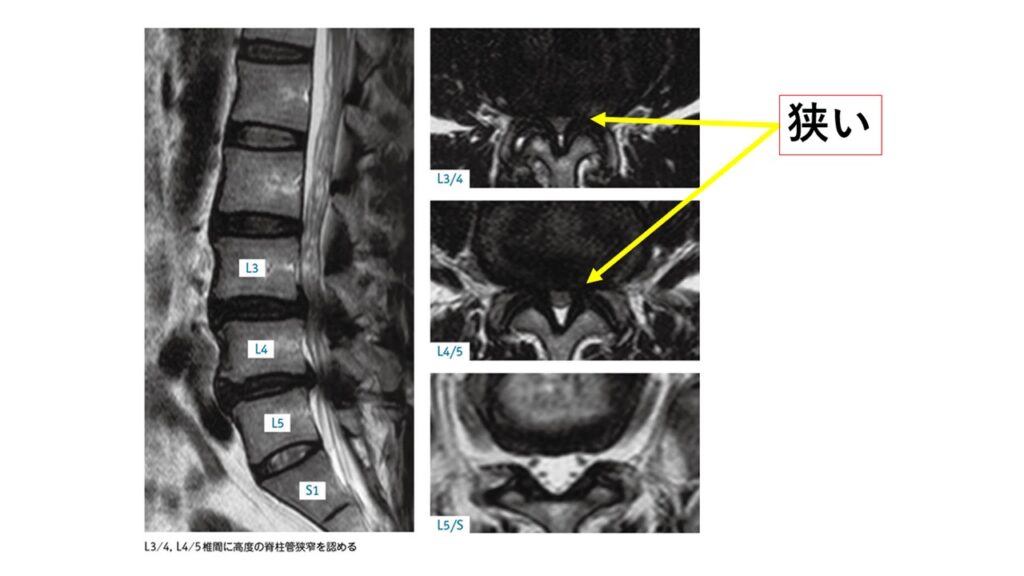
狭窄症の原因としては、脊柱管の周囲の組織が厚くなったり、骨化したり、背骨がずれたり、変形したりと様々な要因があります。特に下の図にもあるように神経(脊髄)のすぐ近くの黄色靭帯や後縦靭帯や椎間板などが原因で脊髄や馬尾といわれる神経を圧迫することで症状が出現します。
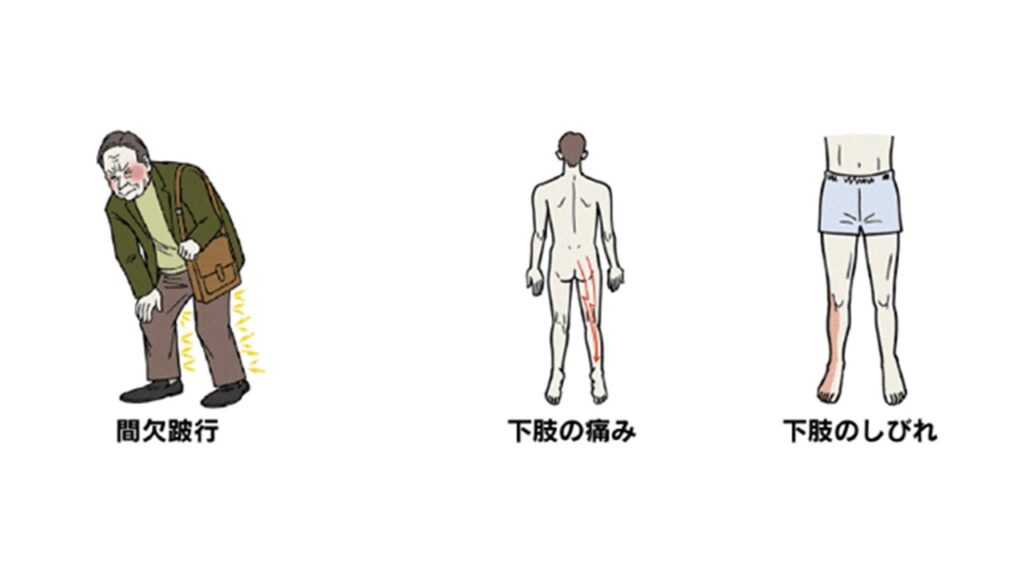
腰部脊柱管狭窄症になると、腰痛や下肢のしびれ、歩行時に疼痛が出現するため休み休み歩くようになる間欠跛行という症状が出現します。その他にも重篤な症状としては下肢の麻痺や膀胱直腸障害など排尿・排便機能に異常をきたすこともあり、症状によっては手術が必要な場合があります。
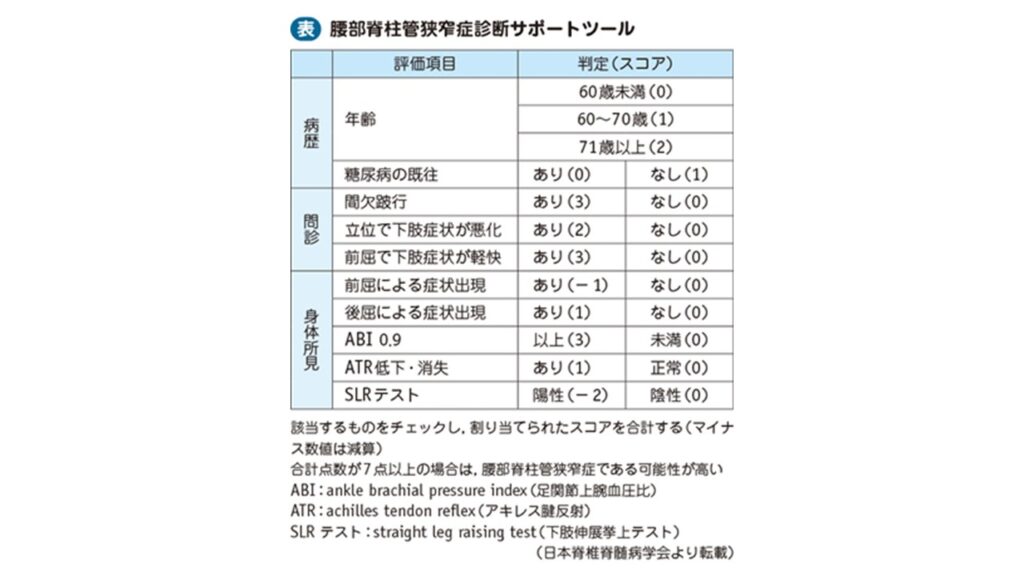
上記の症状などをもとに下記の診断サポートツールを参考に腰部脊柱管狭窄症を診断していきます。
腰部脊柱管狭窄症に対しての治療は薬物療法による疼痛コントロールや運動療法での進行予防を行っていきます。改善がない場合は、狭くなった部分を広げるような手術や不安定性がある場合は固定するような手術が行われます。最近は適応に当てはまる場合ですが、出来るだけ傷を小さく手術を行う内視鏡手術もあります。
当院はクリニックであるため手術は行っていませんので、薬物療法での疼痛コントロールを行い、理学療法士による運動療法や姿勢改善の指導などを行っています。
以上簡単にですがまとめてみました。症状のある方や気になる方はいつでもお気軽にご相談ください。
産前・産後リハビリテーションについて
2022.06.23

こんにちは、理学療法士の伊藤です。
私は先日「産後姿勢改善〜ボバースコンセプトに基づいて〜」と「妊婦、産褥婦における腰痛と体幹機能」という二つの産前産後セミナーに参加してきました。
一つ目の「産後姿勢改善〜ボバースコンセプトに基づいて〜」は大阪にあるあわ整形外科クリニックにて行われました。

前回のセミナーである「周産期〜産後のマザーリハビリ入門」もこちらで開催されました。

今回のセミナーでは主にハンドリング(徒手的介入)を通して姿勢のコントロールや身体図式の再構築を促すことを学習しました。
妊娠中はお腹が大きくなるにつれて反り腰になったり頭部が前方に位置したりと、姿勢のとり方が大きく変化していきます。これを身体が覚えてしまい、出産後も同じ姿勢で生活することによって腰痛や肩こりを引き起こす原因のひとつとなります。
自分の姿勢がどうなっているのか、意外と分からない方は多いのではないかと思います。セラピストのハンドリングにより正しい運動方向や姿勢コントロールを促すことができれば、より負担の少ない姿勢コントロールが獲得できるのではないかと思いました。
二つ目の「妊婦、産褥婦における腰痛と体幹機能」は神戸にて開催されました。

(会場の写真は撮り忘れてしまいました‥)
このセミナーではタイトル通り、体幹機能と腰痛について学びました。
妊娠中に腰が痛くなる原因については①妊娠による骨盤の不安定さと②妊娠による姿勢の変化があげられます。妊娠するとリラキシンというホルモンが分泌されます。筋や靭帯を緩める作用を持っているのですが、これがなんと妊娠初期に分泌がピークになるそうです。お腹が大きくなるにつれて痛みが出現しそうですが、妊娠初期よりホルモンの影響で骨盤帯が緩み、腰痛が出現することも多いようです。
骨盤帯の安定にはインナーマッスルや臀部の筋力が必要ですが、妊娠前の姿勢も影響を受けます。自分の姿勢がどうなっているか気付き、微力ながら身体への負担を少しでも減らせる手伝いができればと思いました。
コロナ禍でセミナーはすべてオンラインとなっており、ここ数ヶ月で久しぶりに対面セミナーに参加しました。やはり講師の方々に直接お話を聞いたり実技をレクチャーしていただくのはとても楽しいです。これからも色々な分野を学習していきたいと思います。
骨粗しょう症勉強会
2022.06.18

こんにちは、院長の筒井です。
黒南風の候、しっとりとした風の中に緑が香る季節となりました。
・・・皆様どのようにお過ごしでしょうか、上記は私も普段使いませんが梅雨入りの挨拶です。
今回はリハビリ勉強会の代わりに骨粗しょう症について全体で勉強会を行いました。
最近各部署新しいスタッフも増えてきたため、当院でも力を入れている骨粗しょう症について全体でおさらい、さらなる知識のアップデートを行いました。
骨粗しょう症とは骨がスカスカになる病気のことです。「骨がスカスカになる」イコール骨折しやすい、ということはなんとなくイメージできるのではないでしょうか。つまり、ちょっとこけた・ぶつけたなどの軽い衝撃でも骨折してしまう状態です。
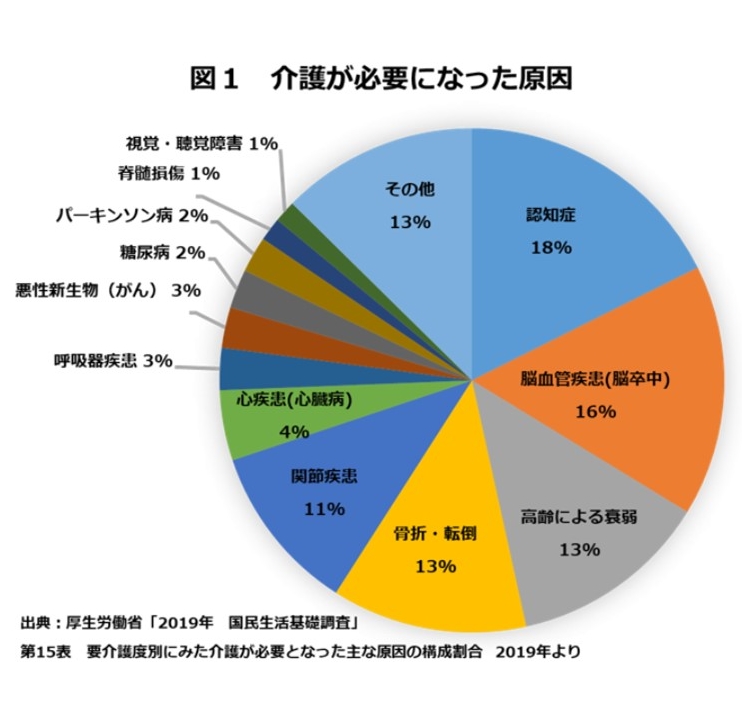
下の図は要介護などの原因のグラフです。骨折が3位であり、多くの原因が骨折によるものとわかります。
そして骨折による介護では高額な費用がかかってしまうというデータもあります。

そのため骨折を起こす前の予防がとても大事です。
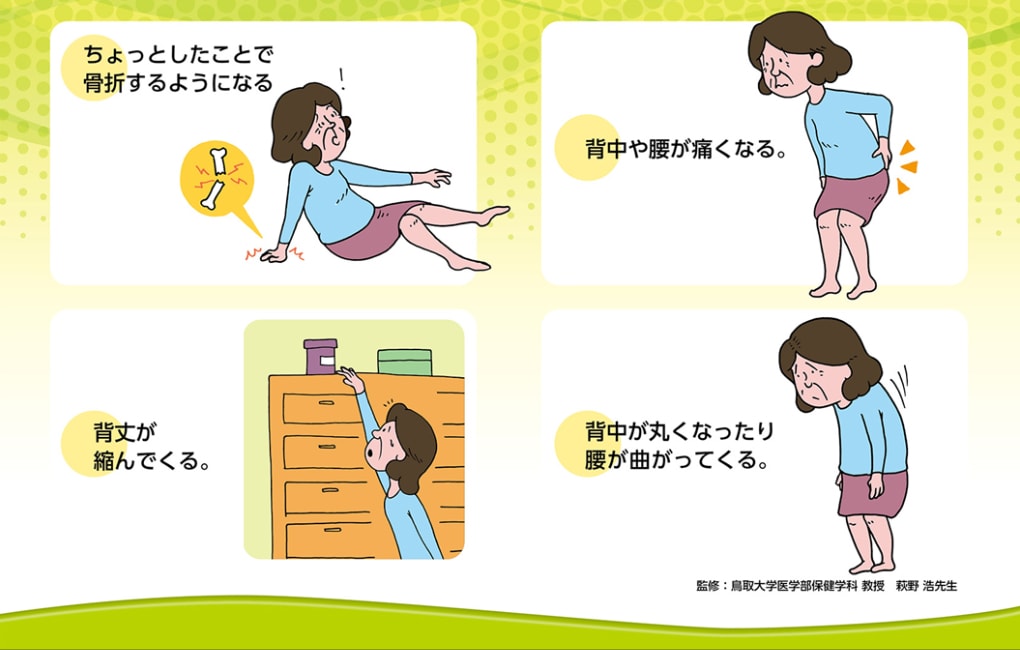
しかし骨粗しょう症は自覚症状があまりないため、なかなか自分で気づくことはできません。「いつのまにか骨折」といわれることもあるように気づけば骨粗しょう症による背骨の圧迫骨折を起こしているということもあります。下記の症状がある方は早めに検査をお勧めします。近くの整形外科にお尋ねください。
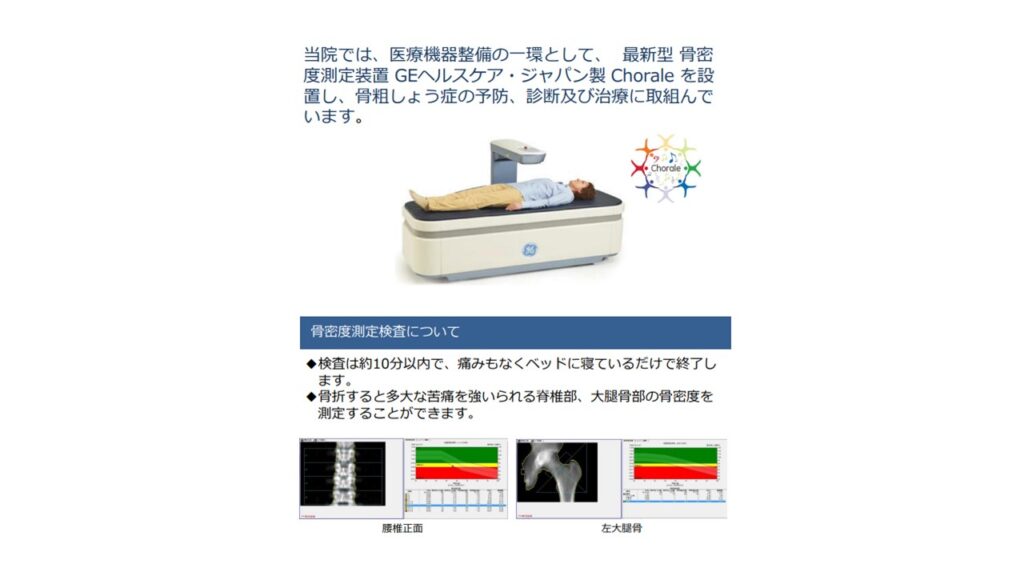
検査としては当院では下記の骨密度測定装置で腰椎、大腿骨の骨密度を測定して診断します。
検査の結果、骨粗しょう症と診断された方は骨粗しょう症の治療が必要です。治療の方法は主には薬物療法となります。骨がスカスカになる原因の多くは、骨を壊す細胞が働きすぎていることが多いです。
ここにきてやっと骨粗しょう症の病態の話ですが、そもそも骨は古い骨は壊されて(破骨細胞の働き)、新しい骨が作られる(骨芽細胞の働き)というサイクルが十分に行われることで丈夫な骨が維持されています。しかしこのバランスが崩れ、骨が壊されすぎると骨粗しょう症となります。
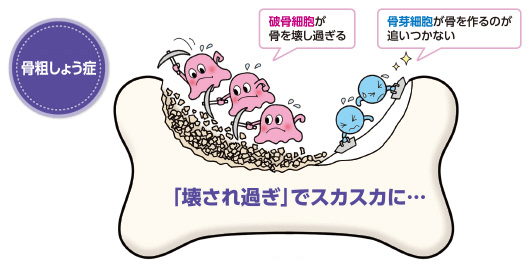
そのため治療薬としては、働きすぎている破骨細胞を抑える薬、あるいは骨を作る骨芽細胞を強くする薬などを主に使用します。
骨粗鬆症治療薬は多数あり、患者様一人ひとりの骨密度の程度、骨折の既往があるか、年齢、性別など様々な要素を総合的に考え薬剤は選択されます。
当院でも積極的に骨粗しょう症治療を行い、骨折の予防を行うことで、地域医療に貢献出来たらと思っています。
気になる方はお気軽に当院にお尋ねください。